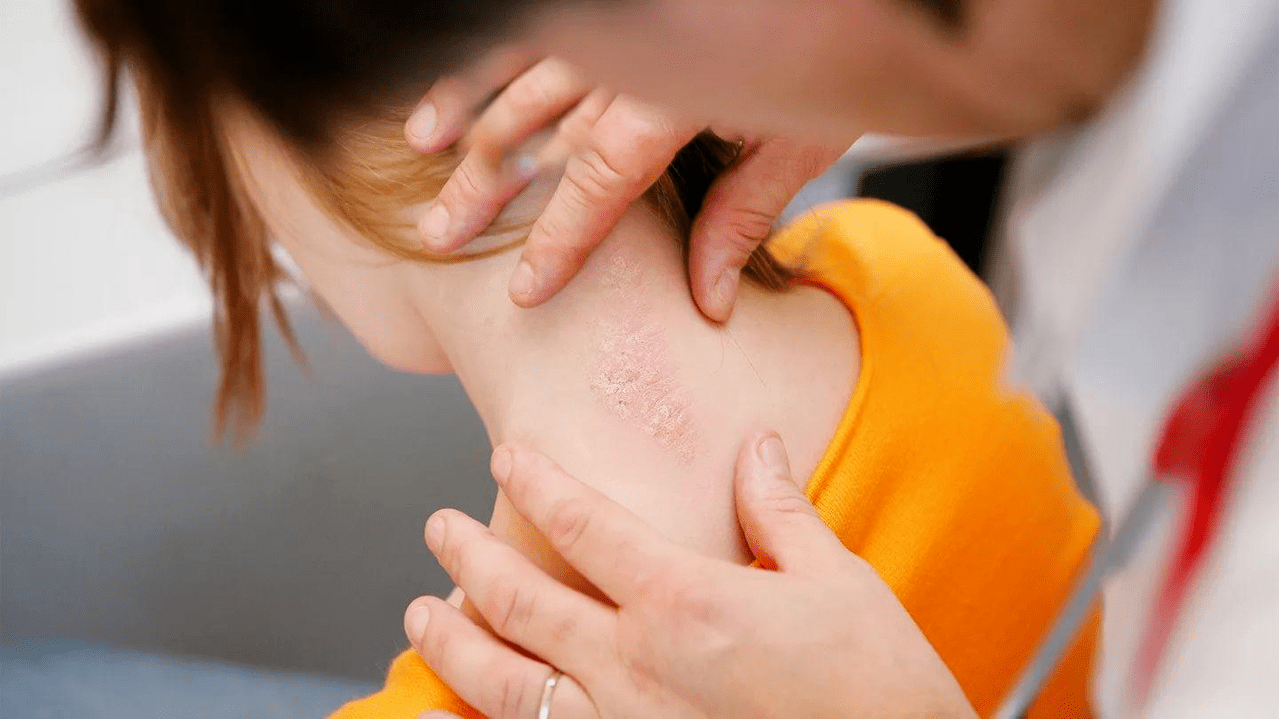
La psoriasis es una enfermedad cutánea no contagiosa común que se asocia con lesiones inflamatorias. Es crónico (el período agudo va seguido de períodos de alivio o desaparición de los síntomas) y está causado por una combinación de varios factores.
La enfermedad está muy extendida y ocurre con mayor frecuencia en mujeres que en hombres. No está completamente curado, pero es posible aliviar los síntomas y mejorar la calidad de vida del paciente.
La psoriasis puede provocar artritis, una inflamación de las articulaciones.
Sinónimos Ruso
Liquen escamoso.
Sinónimos en inglés
Soriasis.
Síntomas
Los síntomas y signos de la psoriasis dependen del tipo de psoriasis.
- Soriasis en placas. Se acompaña de formaciones cutáneas inflamatorias específicas: lesiones enrojecidas elevadas, ovaladas, marcadamente delineadas, escamosas y cubiertas de escamas plateadas. Muy a menudo, las formaciones aparecen en la superficie exterior de los codos, las rodillas, el cuero cabelludo y el tronco. Los elementos de una erupción cutánea pueden ser dolorosos y causar picazón. En casos severos, la piel cerca de las articulaciones de las áreas afectadas se agrieta y sangra.
- Psoriasis guttata. Este tipo se asocia con la aparición en el cuerpo de numerosas pápulas (nódulos) de color rosa anaranjado, de 1 a 10 mm de tamaño. La erupción suele aparecer en el torso, los hombros y los muslos, pero se puede encontrar en todo el cuerpo. Por regla general, afecta a personas menores de 30 años, así como 2-3 semanas después de sufrir enfermedades infecciosas del tracto respiratorio superior, después de infecciones bacterianas superficiales en el ano.
- Psoriasis de las uñas. Se caracteriza por compactación, exfoliación, decoloración de las placas ungueales, decoloración, coloración amarillenta de las uñas, presencia de manchas en ellas, formación de hoyos, grietas, daño en las uñas. Las placas ungueales se destruyen, se altera el crecimiento de las uñas, se pueden separar del lecho ungueal. Ocurre en el 30-50% de los pacientes con psoriasis.
- Psoriasis de grandes pliegues. En este caso, aparecen lesiones cutáneas en forma de manchas rojas inflamatorias en el área de los pliegues de las axilas, debajo de las glándulas mamarias, en los pliegues cervicales, en el área genital, en el prepucio. Pueden aparecer grietas a lo largo de los bordes y en el centro de las lesiones. Muy a menudo, la psoriasis en pliegues grandes se presenta en personas con sobrepeso y obesidad. La sudoración y la fricción empeoran la enfermedad.
- Psoriasis de la cabeza. Se acompaña de enrojecimiento del cuero cabelludo, picazón, descamación del cuero cabelludo con la aparición de escamas blancas en el cabello y los hombros, partículas de piel muerta.
- Artritis psoriásica. Las lesiones cutáneas se acompañan de dolor en las articulaciones, hinchazón, curvatura y deformación de las articulaciones. Las articulaciones de los dedos, muñecas, pies y rodillas pueden verse afectadas.
- Psoriasis pustulosa. Este tipo se caracteriza por el enrojecimiento de la piel y la formación de una gran cantidad de pústulas: pequeñas ampollas llenas de pus. Las formaciones pueden aparecer en las palmas de las manos y los pies o en todo el cuerpo. Cuando aparecen múltiples pústulas en el cuerpo, se unen la fiebre y la debilidad.
- Eritrodermia psoriásica. Las áreas de la piel se enrojecen, pueden aparecer placas. Las lesiones suelen ir acompañadas de picazón intensa. Muy a menudo, la eritrodermia psoriásica se asocia con quemaduras solares o mal uso de medicamentos.
Por lo general, con diferentes tipos de psoriasis, la enfermedad se manifiesta gradualmente, las lesiones cutáneas se extienden y se observan durante varias semanas. Entonces los síntomas desaparecen. Después de la exposición a un factor que contribuye al desarrollo de la psoriasis (o de forma espontánea), los síntomas reaparecen después de un tiempo.
Información general sobre la enfermedad.
La psoriasis es una enfermedad cutánea no contagiosa común que se asocia con lesiones inflamatorias.
Es crónico y, a menudo, se repite: el período agudo es seguido por períodos de debilitamiento o desaparición de los síntomas, luego, después de un tiempo, los síntomas reaparecen.
La psoriasis está muy extendida, especialmente entre las personas de 16 a 22 años, de 57 a 60 años. Las mujeres son más susceptibles que los hombres. Las personas de piel clara tienen un mayor riesgo de desarrollar la enfermedad.
A pesar de que la psoriasis es sinónimo de liquen escamoso, no es contagiosa para los demás.
Las causas de la psoriasis aún no se han establecido completamente. Su aparición está asociada a una predisposición genética, a disfunciones del sistema inmunológico y a factores ambientales que afectan al organismo.
El desarrollo de la psoriasis está asociado con uno de los tipos de células del sistema inmunológico (con los linfocitos T), mientras que se observa hiperactividad de las células T. Normalmente, viajan con la sangre por todo el cuerpo, detectando agentes extraños: virus y bacterias. En la psoriasis, por razones desconocidas, las células T comienzan a acumularse en la piel. Su hiperactividad provoca la expansión de los vasos sanguíneos en el área afectada, interrumpe el ciclo de formación de nuevas células de la piel; se forman mucho más rápido de lo habitual. Las células muertas de la piel, por su parte, no tienen tiempo de exfoliarse y acumularse en la superficie de la piel, formando placas.
La psoriasis puede desencadenarse por uno de los siguientes factores:
- infecciones (amigdalitis, aftas, VIH);
- daño a la piel: corte, rasguño, mordedura o quemadura;
- hipotermia;
- bronceado;
- estrés emocional;
- tabaquismo, abuso de alcohol;
- el uso de medicamentos (antimaláricos, etc. ).
Al mismo tiempo, en algunos pacientes con psoriasis, aparecen erupciones sin una influencia evidente de los factores ambientales.
Existen los siguientes tipos principales de psoriasis.
- Soriasis en placas. Es el más común.
- Psoriasis guttata. Suele afectar a personas menores de 30 años. Ocurre 2-3 semanas después de las enfermedades infecciosas transferidas del tracto respiratorio superior, así como después de infecciones bacterianas superficiales en el área alrededor del ano.
- Psoriasis de las uñas.
- Artritis psoriásica. En este tipo de psoriasis, las lesiones cutáneas se acompañan de artritis, es decir, inflamación de las articulaciones.
- Eritrodermia psoriásica. La mayoría de las veces se asocia con quemaduras solares y uso indebido de medicamentos.
- Psoriasis pustulosa. Es bastante raro, en casos severos, amenaza la vida del paciente.
- Psoriasis de la cabeza. En este caso, la caída del cabello provocada por la enfermedad no suele ocurrir, ya que las raíces del cabello se encuentran mucho más profundas que las formaciones escamosas.
Clasificación de la psoriasis según la gravedad del curso:
- suave (menos del 2% de toda la piel se ve afectada);
- moderado (las lesiones cutáneas no ocupan más del 3-10% de la superficie de la piel);
- psoriasis grave (más del 10% de la piel está afectada).
Dependiendo del tipo, ubicación y extensión, la psoriasis puede causar complicaciones:
- engrosamiento de la piel, la adición de una infección secundaria por rascado y rasguños que aparecieron debido a picazón con psoriasis;
- problemas psicológicos (estrés, baja autoestima, depresión, autoaislamiento social);
- daño articular (deformidad con rigidez y disminución de la movilidad articular);
- mayor riesgo de desarrollar diversas enfermedades y afecciones: presión arterial alta, enfermedad inflamatoria intestinal, enfermedad cardiovascular, cáncer de piel.
La psoriasis suele ser relativamente leve. Sin embargo, para la mayoría de los pacientes, la adaptación social se convierte en el principal problema, especialmente en presencia de lesiones cutáneas en áreas visibles de la piel: la hostilidad de los demás hacia el tipo de lesiones cutáneas, su miedo a infectarse (muchos no saben que el la enfermedad no es contagiosa).
¿Quién está en riesgo?
- Personas con predisposición hereditaria (más del 40% de los pacientes con psoriasis tienen un familiar con psoriasis).
- Personas con infecciones virales, bacterianas, micóticas (estreptococos, aftas, VIH, etc. ).
- Estresado emocionalmente.
- Personas obesas y con sobrepeso.
- Fumadores.
- Abusadores de alcohol.
- Tomar ciertos medicamentos (medicamentos contra la malaria, etc. ).
- Quemado por el sol.
Diagnósticos
El diagnóstico de psoriasis suele basarse en el tipo típico de lesión, teniendo en cuenta su ubicación. En casos difíciles, es posible que se requieran pruebas adicionales para descartar otras afecciones de la piel.
Investigación de laboratorio
- Análisis de sangre general. Con la psoriasis, se pueden detectar leucocitosis y anemia.
- El factor reumatoide (FR) es una proteína, cuyo nivel en la sangre puede aumentar en las enfermedades inflamatorias sistémicas acompañadas de daño articular, especialmente en la artritis reumatoide. El resultado de la prueba de psoriasis es negativo. Esto le permite distinguir la psoriasis de la artritis reumatoide, en la que aumenta la RF.
- La velocidad de sedimentación globular (VSG) es generalmente normal, con la excepción de la psoriasis pustulosa y la eritrodermia psoriásica.
- Ácido úrico. Los niveles de ácido úrico en la psoriasis pueden estar elevados (especialmente en la psoriasis pustulosa), lo que hace que la artritis psoriásica se confunda con gota, en la que la concentración de ácido úrico aumenta significativamente.
- Anticuerpos contra el VIH (virus de inmunodeficiencia humana). La aparición repentina de psoriasis puede deberse a una infección por VIH.
Otros métodos de investigación
- Radiografía de las articulaciones. Le permite evaluar la gravedad del daño articular en la artritis psoriásica.
- Biopsia de piel. El examen implica tomar una pequeña muestra de piel para examinarla posteriormente con un microscopio. Se lleva a cabo en casos difíciles para distinguir la psoriasis de otras enfermedades de la piel.
Tratamiento
La terapia para la psoriasis incluye el tratamiento local de lesiones cutáneas, medicación, fototerapia, prevención de la exposición a factores que provocan la aparición de erupciones. Depende del tipo y la gravedad de la psoriasis.
Para deshacerse de las lesiones cutáneas, se pueden utilizar emolientes (cremas, vaselina, parafina, aceites vegetales). Son más efectivos cuando se usan dos veces al día después de la ducha. También se utilizan ácido salicílico, antralina, preparaciones de alquitrán, ungüentos, soluciones, champús que contienen alquitrán de hulla. Estos agentes son antiinflamatorios y ralentizan la formación de nuevas células cutáneas.
El uso de ungüentos con corticosteroides hace que el tratamiento sea más efectivo. Están indicados para la psoriasis leve a moderada. Sin embargo, no se recomienda su uso a largo plazo (es posible la atrofia de la piel, la adicción a la droga).
La fototerapia (exposición de la piel a la radiación ultravioleta) puede resultar beneficiosa. En este caso, deben evitarse las quemaduras.
El tratamiento local de las lesiones en casos más graves se combina con la ingesta de medicamentos: retinoides, preparaciones de vitamina D, metotrexato, etc.
El tratamiento de la psoriasis puede ser difícil, ya que la enfermedad es crónica y reaparece después de que desaparecen los síntomas. La eficacia de un método de tratamiento en particular depende de la susceptibilidad del paciente.
Los baños diarios (se recomiendan el aceite de baño, la avena o la sal marina; se deben evitar el agua caliente y los exfoliantes) y la hidratación después del baño pueden ayudar a suavizar la piel y reducir la inflamación de la psoriasis.
Prevención
- Evite la hipotermia, las quemaduras solares.
- Evite el estrés emocional siempre que sea posible.
- Deje de fumar y abusar del alcohol.
- Tome ciertos medicamentos (antipalúdicos, etc. ) con precaución.
Análisis recomendados
- Análisis de sangre general
- Velocidad de sedimentación globular (VSG)
- Factor reumatoide
- Ácido úrico en suero
- HIV 1, 2 Ag / Ab Combo (determinación de anticuerpos contra los tipos 1 y 2 del VIH y antígeno p24)

























